Diagnostic accuracy and validity of three manual examination tests to identify alar ligament lesions: results of a blinded case-control study
von Piekartz, Maloul, Hoffmann, Hall, Ruch & Ballenberger (Journal of Manual & Manipulative Therapy, 2019)
1. Klinische / Forschungsfrage
Wie genau und valide sind drei manuelle klinische Tests — der Lateral shear test (LST), der Rotation stress test (RST) und der Side-bending stress test (SBST) für die Identifikation von Läsionen des Ligamentum alare im Vergleich zum MRT als Referenzstandard?
2. PICO-Struktur
P (Population):
Personen mit (Trauma-assoziierten) Verdacht auf Ligamentum-alare-Läsion vs. gesunder Kontrollpersonen
I (Indexfaktor):
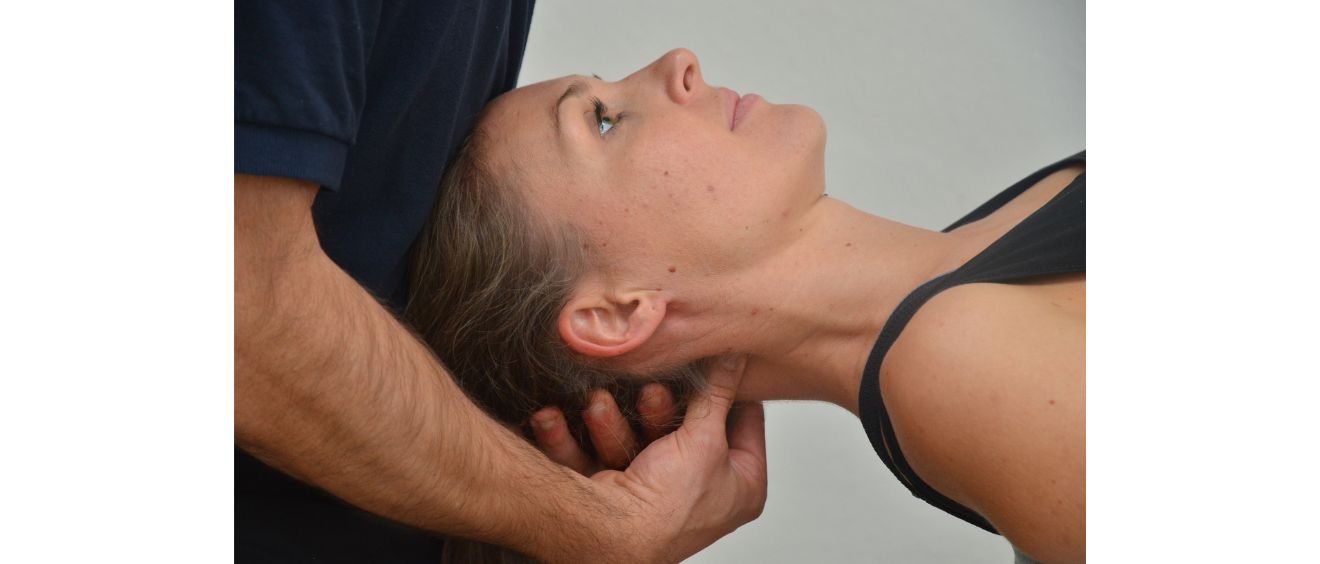
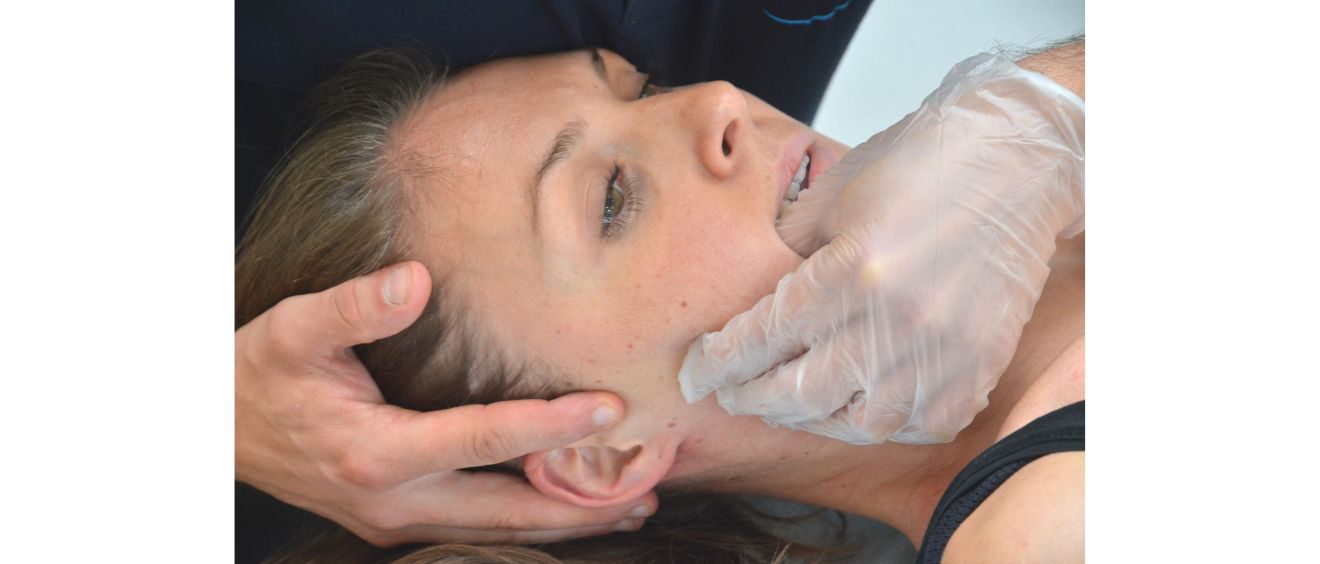
Manuelle klinische Tests für Ligamentum-alare Integrität: LST, RST, SBST
C (Comparison):
Goldstandard: MRT (supine + high-field upright)
O (Outcome):
Sensitivität, Spezifität, Likelihood Ratio und diagnostische Genauigkeit der Tests
3. Studiendesign
- Design: diagnostische Validierungsstudie, verblindet, Fall-Kontroll-Anordnung
- Beurteiler: ein einziger, verblindeter Untersucher
- Population: 7 Personen mit durch MRT bestätigter Ligamentum-alare Läsion vs. 11 gesunde Kontrollpersonen
- Referenzstandard: MRT (konventionell und high-field upright)
- Index-Tests: SBST, RST, LST und Kombination aller drei Tests
- Statistik: Sensitivität, Spezifität, positive/negative Likelihood Ratios, Youden-Index, ROC-Kurvenanalyse
4. Ergebnisse
Einzelne Tests:
- Sensitivität: 80 % (alle drei Tests)
- Spezifität:
- LST & SBST ≈ 76.9 %
- RST ≈ 69.2 %
moderate klinische Genauigkeit einzelner Tests
Kombination aller Tests (Cluster):
- Sensitivität: 85.7 %
- Spezifität: 100 % vs. Standard-MRT
- AUC (ROC): 0.93
deutliche Verbesserung bei 2-von-3 positiven Tests.
Area Under the Curve (Receiver Operating Characteristic) Fläche unter der ROC-Kurve
Vergleich verschiedener MRT-Protokolle:
- Eine Übereinstimmung zwischen supine und high-field upright MRI war gut (Kappa ≈ 0.75)
5. Stärken der Studie
Verblindung des Untersuchers reduziert die Mess- und Beobachtungsbias
Zum Vergleich zu hochauflösendem Referenzstandard (MRT) ist es ein sehr guter Standard für Ligamentäre-Diagnostik
Analyse der Kombination von Tests bietet praxisrelevante klinische Information
6. Limitationen
Kleine Stichprobe (n=18) bedeutet eine hohe Unsicherheit in Klassifikationsmaßen
Fall-Kontroll-Design kann die diagnostische Genauigkeit überschätzen im Vergleich zu echten klinischen Populationen (sog. spectrum bias).
Keine Angaben zur Inter- und Intra-Rater-Reliabilität der klinischen Tests.
Ausgewählte Kontrollgruppe (gesund) vs. klinische Verdachtsfälle limitiert die externe Validität.
Die Annahme, dass negative supine-MRT Aufnahmen auch im upright-MRT negativ sind, könnte zu Verifikationsbias beitragen.
Ein einzelner Untersucher bedeutet Einschränkung der Generalisierbarkeit der Ergebnisse.
7. Interne Validität
Bewertung: mäßig
- Verblindung und MRT-Referenzstandard erhöhen die interne Validität,
- jedoch kleine Stichprobe und potenzieller Bias (Fall-Kontroll-Design) schränken die Verlässlichkeit der diagnostischen Maße ein.
8. Externe Validität / Übertragbarkeit
- Die Untersuchung ist ein frühes Phase-II-Studienmodell zur Frage diagnostischer Genauigkeit.
- Die Ergebnisse lassen sich nur bedingt auf die allgemeine klinische Praxis übertragen, insbesondere bei heterogenen Patienten mit unklarer Diagnose oder gemischten Symptomen.
9. Klinische Bedeutung
Einzelne Tests zeigen moderate diagnostische Werte und können bei Verdacht auf Ligament Alare Läsion Hinweise geben.
Ein Testcluster (≥2 von 3 positiv) könnte die diagnostische Sicherheit erhöhen und die klinische Entscheidungsfindung unterstützen, besonders wenn ein MRT nicht unmittelbar verfügbar ist.
Negative Tests allein schließen Läsionen nicht zuverlässig aus.
Tests sind potenziell frühe klinische Indikatoren für weiterführende Bildgebung oder Überweisung.
10. Schlussfolgerung
Diese verblindete Diagnosevalidierungsstudie liefert erste Evidenz, dass manuelle Tests des Ligamentum-alare eine diagnostische Rolle spielen können, besonders wenn mehrere Tests kombiniert werden. Die moderate Sensitivität und Spezifität einzelner Tests zeigt jedoch, dass sie allein keine endgültige Diagnose ersetzen sollten. Weiterführende Forschung mit größeren, klinisch gestuften Kohorten und Rücksicht auf Reliabilität ist erforderlich, um die Ergebnisse zu bestätigen und klinische Leitlinien abzuleiten.
11. Literaturverzeichnis
Piekartz H, Maloul R, Hoffmann M, Hall T, Ruch MM, Ballenberger N. Diagnostic accuracy and validity of three manual examination tests to identify alar ligament lesions: results of a blinded case-control study. Journal of Manual & Manipulative Therapy. 2019;27(2):83–91.
Es gab bereits einen Fachkommentar zu diesem Artikel:
Fach-Kurzkommentar: „Testcluster von 3 Tests bei Lig.-Alare-Läsion
Veröffentlicht in: manuelletherapie 2020;24(01):5-6
Autor des Kommentars: Arne Vielitz
Bezugstudie:
Piekartz H, Maloul R, Hoffmann M, Hall T, Ruch M, Ballenberger N. Diagnostic accuracy and validity of three manual examination tests to identify alar ligament lesions: results of a blinded case-control study. J Man Manip Ther. 2019;27(2):83-91.
Kernaussage des Kommentars
- diagnostische Genauigkeit dreier manueller klinischer Tests zur Erkennung von Läsionen des Ligamentum alare im oberen Halsbereich.
- Im Fokus stand vor allem die Kombination der Tests („Testcluster“), denn einzeln erzielten die Tests nur moderate Spezifität und Sensitivität.
- Es zeigte sich, dass eine Kombination aus mehr als zwei positiven Tests die diagnostische Genauigkeit deutlich erhöhte — dies wurde als klinisch relevant hervorgehoben.
- Der Kommentar betont, dass diese Ergebnisse für manuelle Therapeut:innen von Interesse sind, um bei Verdacht auf alare-Ligamentläsionen gezielter zu diagnostizieren und ggf. weiterführende bildgebende Verfahren (z. B. MRT) anzustreben.
Autor:
Rolf Kunkel
PT, OMT
Academy Dozent

Quellen: Crusoé-Rebello IMR, Campos PSF, Rubira IRF, Panella J, Mendes CMC.
Pesqui Odontol Bras
Pesquisa Odontológica Brasileira
2003;17(2):176-82